だいぶご無沙汰していて申し訳ありません。記事を更新していないにも関わらず、ブログを覗いてくれていた人が沢山おり、とても感謝しています。現在記事に書いている内容が難しいのと、ライフスタイルの変化や個人的に難しい時期を過ごしていた事などあり、ずっと記事が完成しないままきていました。ようやくこの記事が完成したので、約5ヶ月ぶりくらいに更新しようと思います。
前回からSubpulmonary VSD typeのDORV(広い意味でのTaussig-Bing)について話をしています。代表的なSubpulmonary VSD typeのDORVはPosterior TGAとfalse Taussig-Bingになります。この2つの疾患の違いは大動脈が前にきているか、後ろにきているか、ですね。大動脈弁が前(胸側)だったらfalse Taussig-Bing、後ろ(背側)ならPosterior TGAですね。血行動態はほとんど変わらないので、まとめてSubpulmonary VSD typeのDORVとしてお話をしています。
まず血行動態は、ほぼTGAと一緒です。なのでTGAでの注意点をしっかり認識しておきましょう。違うところはCoAやIAAなどのArchの異常を半数に合併しているところ、また冠動脈の走行異常も半数に認められる事です。Subpulmonary VSD typeのDORVはほぼArchの異常とCoronaryの異常とセットなので、どちらもなければラッキーくらいの感じかな、と思います。このArchの異常を合併しているため、手術はTGAと比べて複雑になります。なので、二期的に手術(出生後すぐに両側肺動脈絞扼術(bil.PAB)をして、生後1−2ヶ月くらいで大血管スイッチ術(ASO)とArch repair(大動脈弓再建術)+VSD閉鎖(左室流出路形成術))をするのが、Betterかと思います。一期的に手術をしている施設もありますので、全部の施設に当てはまらないかもしれませんが、TGAみたいにどこの病院も同じ方針、という感じではなくもう少し複雑な感じになります。
前回はこんな感じでお話をしました。TGAが理解出来ていれば簡単に理解できるかな、と思いますが、肺動脈が狭窄しているケースなど、もっと複雑になるケースも多々あるので、今回はそういうケースについて話をしていこうと思います。またDORVのsubpulmonary typeでPSを合併している場合では(TGAのⅢ型とかでも)、Nikaidoh手術やHalf-turned truncal switch手術という名前がついた特殊な手術もありますので、それについても説明していこうと思っています。
Subpulmonary VSD typeのDORVの手術について
前回は手術に関してはざっとだけ話したので、今回はもう少しいろんなケースについて話をしていこうと思っています。動脈管が早期に閉じてしまったケース、肺動脈弁狭窄があるケース、大動脈弁狭窄があるケースetc…など、色々ありますので、個々のケースに対してどのように考えて治療方針が立てられるのかを考えていきましょう。
まずザッと下記に列挙していきます。症例によってだいぶ治療方針が違う事がわかります。複雑になる例もありますので、そういった症例もあわせて理解できるように話をしていきたいと思います。いずれも将来的に二心室修復になる前提での話にはなりますし、修復の方法は下記以外でもたくさんあると思いますので、参考程度に読んでください。
- 通常のSubpulmonary VSD typeのDORV
⇢出生後にbil.PABを施行し、生後1-2ヶ月で大血管スイッチ手術(ASO)+大動脈弓再建術(Arch repair) +左室流出路形成術(VSD閉鎖の事)
- PDAが閉鎖しそうなSubpulmonary VSD typeのDORV
⇢PGE1投与でもPDAを維持できなければ、早期にmPAB+Arch repairを施行し、術後、状態が安定したところで(生後約1-2ヶ月)大血管スイッチ手術(ASO)+ 左室流出路形成術(VSD閉鎖の事)
- 肺動脈狭窄がある場合(肺動脈弁が小さい場合)
⇢Arch repair (大動脈弓再建術) (+ mPABやbil.PAB)を施行して、できるだけ大きくして約1歳7-10 kgを目安にRastelli手術 or REV手術 or Nikaidoh手術 or Half-turned truncal switch手術を施行。
- 大動脈弁狭窄や大動脈弁下狭窄がある場合
⇢出生後にLipoPGE1でP DAを維持しつつ、出生後早期にbil.PABを施行し、1-2ヶ月でDKS吻合(Damus-Kaye-Stansel吻合)+Arch repair+RV-PA conduitやBT shunt術などを施行。約1歳7-10 kgになったらRastelli手術を施行。
思いついたところで書いてみましたが、他にも治療法があるような気がします。修復の仕方が様々であり、それぞれの施設の術者の得手不得手や好みによっても方針が変わると思いますので、やり方は様々ではないでしょうか?二心室修復においては最終的に2つの心室に十分なサイズがあること、肺動脈、大動脈への流出路に狭窄がなく逆流も中等度以下に抑えられること、この条件さえクリアできれば方法はなんでもいいと思います。上記は一例ではありますので、全く覚えたりする必要はありません。考えて導き出せればO Kです。様々な方法を考えるのも循環器の面白いところではないかな、と思います。
ちょっと話はそれましたが、大体は考えればいいのですが、上記に出てきているNikaidoh手術やHalf turned truncal switch手術はちょっと説明しないといけないかなと思ってこの記事を書きました。TGAやDORVの特殊な症例でしか出てこないこの2つの手術、ここでしっかり認識してもらったらいいかな、と思います。
Half-turned truncal switch手術(truncal switch手術)について
今回はこのtruncal switch手術について話をしていこうと思います。この手術、はじめて聞いた、という人もいるかもしれません。しょっちゅうする手術ではないのですが、とてもインパクトがある手術であり、その条件を満たす場合にはとてもいい適応になりますので、ぜひ知っておいてほしい、と思い記事にすることにしました。
この手術、頻繁に出てくる手術ではないのですが、DORVのfalse-Taussig Bingの時やTGAのⅢ型(TGAにVSDと肺動脈狭窄を合併するタイプ)の時にたまに適応になるケースがある手術です。TGAのところでは一切触れていないので、今回では触れておこうかと思い、説明します。かなり思い切った手術であり、はじめて聞いた時は「そんな事するんだ!」と結構びっくりした記憶があります。
まず、下の絵を見てどんなことをするかイメージしてみましょう。
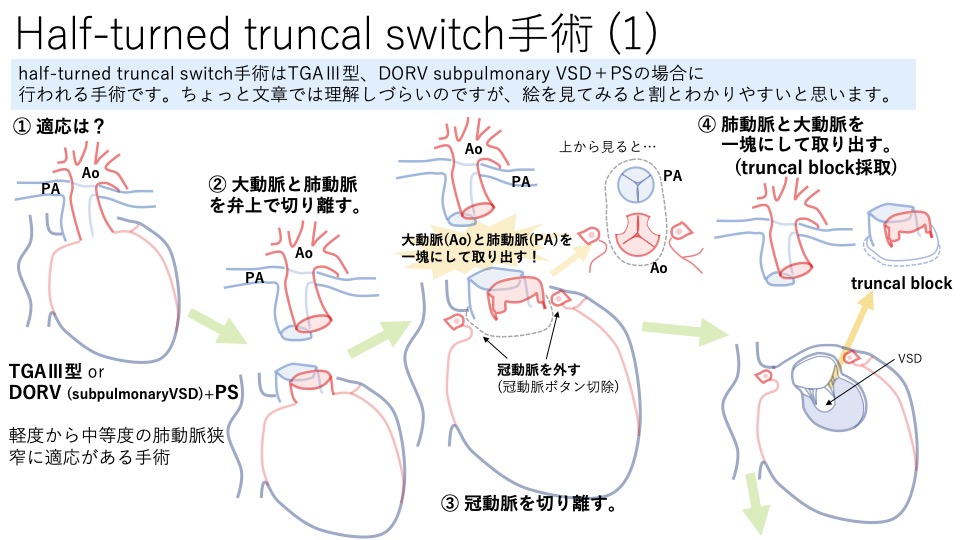
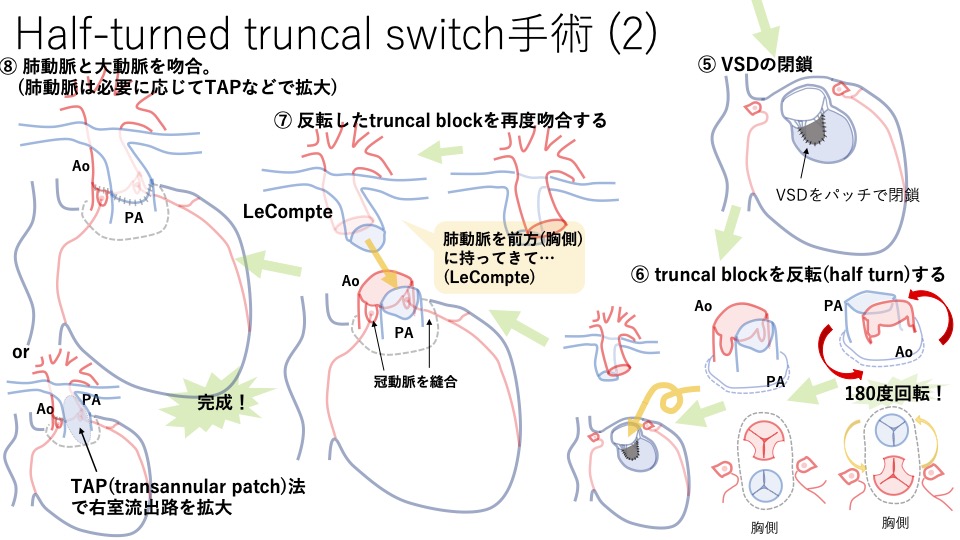
図:Half-turned truncal switch手術
かなりインパクトのある手術ですよね!すごく簡単に言うと、Half-turned truncal switch手術は大動脈と肺動脈を根本から塊にして切除して、くるっと180度回転させてくっつけちゃう手術です。大動脈と肺動脈を根本から一塊にしてとるのですが、この塊をtruncal blockって言います。このtruncal blockを180度回転させるため、half-turnedって言うようです。そのため、Half-turned truncal switch手術という長い名前になります。このtruncal blockをくるっと回転するところがこの手術の一番重要なところになります。とにかくここをイメージできるようにしましょう。
その他の重要なところですが、この手術の時にはTGAの時のJatene手術のように、冠動脈を一回切り離しhalf-turnした後に再度くっつけないといけませんので、そこも大きなポイントになります。また肺動脈はhalf-turnした後は前になりますので、TGAの時と同様LeCompte(ルコン)(肺動脈を大動脈の前に持ってきてまたぐような形になること。図を見て理解してください。)をし、肺動脈の弁はそこそこの大きさがありますので、Fallot四徴症と同じようにTAP(transannular patch)法で自己組織を温存した形で肺動脈弁を治療します。TGAの手術とTAP法がわからない人はFallot四徴症の手術も復習しておくとわかりやすいです。(わからない人は下のリンクを見てください。)
まとめると
Half-turned truncal switch手術とは
・大動脈と肺動脈を根本から一塊にして(truncal block)、180度回転(half-turn)させる。
・冠動脈は一度外して、truncal blockを回転させてから再建する。
・肺動脈は前に来るためLeCompteして、TAP法で肺動脈の弁を治療。
という感じになります。絵で見ると簡単なのですが、truncal blockを取り出すところとかたくさんの注意点があり、侵襲も結構ある大変な手術です。ではなぜ、こんな大変な手術をするのでしょうか?利点とか適応とかについて考えてみましょう。
Half-turned truncal switch手術の利点
Half-turned truncal switch手術の方法については理解していただけましたか?手術の仕方はわかったけど、なんでこんな面倒な事をしないといけないのか、理解不能ですよね。ここではそれを説明していこうと思います。
今までは、DORVのsubpulmonary VSD typeでPS(肺動脈狭窄)がある場合には、Rastelli手術やREV手術を施行してきました。下の図を見てもらうとわかるかと思いますが、Rastelli手術やREV手術では左室流出路狭窄や右室流出路狭窄が起きやすいのです。
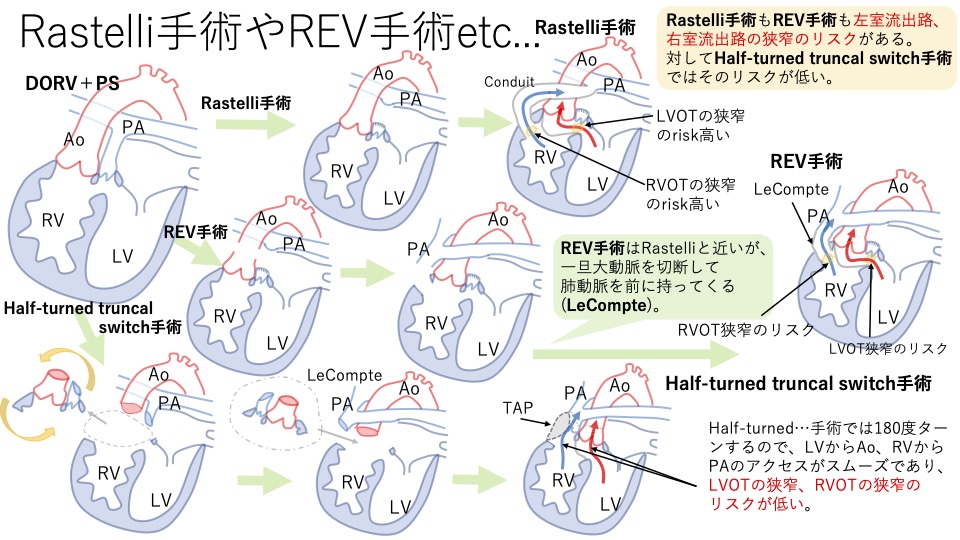
図:Rastelli手術やREV手術とHalf-turned truncal switch手術
左室流出路(LVOT)とは「LVから大動脈への通り道」の事ですが、RastelliやREV手術では左室流出路の狭窄のリスクがあります。なぜなら、RastelliやREV手術では左室流出路の長さがかなり長くなってしまうからです。subpulmonary VSD typeのDORV+PSの左室流出路は、LVからVSDを通り、Patchを通り、前の方にある大動脈まで行かないといけません。もともとDORVではVSDのところで狭窄する可能性があるにも関わらず、Patchも非常に長いので、ここでも狭窄をきたす可能性が高くなります。なので、VSDが十分に大きく、Patchも十分な大きさを確保して左室流出路の狭窄に気をつけないといけません。しかし、注意すべき点はこれだけではありません。
RastelliやREV手術では右室流出路も狭窄をきたす可能性が高くなります。右室流出路(RVOT)とは「RVから肺動脈への通り道」ですが、ただでさえ右室から2つの大血管(大動脈と肺動脈の事)が出ているにも関わらず、RastelliやREV手術ではその前の方にある大動脈のさらに前のあたりの右室に道管をくっつけないといけません。そのためスペースの少ないところに右室流出路を設けるため、どうしても狭窄する可能性が高くなってしまいます。
じゃ、右室流出路を十分とるためには左室流出路のPatchを小さくすればいい、と思うかもしれませんが、そうしてしまうと左室流出路は狭窄してしまい循環が成り立ちませんし、逆に左室流出路を狭くしないようにPatchを大きくしすぎると、今度は右室流出路が狭くなってしまい、それも循環が成り立ちません。ちょうどいい塩梅で左室流出路、右室流出路、ともに狭窄がないようにするのは、結構厳しい話なのです。
このような困ったケースにHalf-turned truncal switch手術というのはうってつけの手術になります。なぜなら大動脈と肺動脈を根本からガバッととって、くるっと180度回転して再度くっつける手術だからです。
上の図を見ればわかると思いますが、大動脈と肺動脈を一塊(truncal block)にして切除し、くるっと180度回転(half-turn)すると、大動脈が後ろになり、左心室に近い位置となり、肺動脈は前になり、右心室からナチュラルに出る位置になります。このため、左室流出路はナチュラルに左心室→大動脈へとつながり左室流出路は狭くなりにくくなり、右室流出路もPatchが突出してきて邪魔になる可能性が低く、右室流出路の狭窄にもなりにくくなります。このようにHalf-turned truncal switch手術は侵襲は少し大きいかもしれませんが、Rastelli手術やREV手術の弱点を克服した手術になりますので、将来的な再手術の可能性が低く長期的には良好な経過になると考えられるのです。ではどんな症例でHalf-turned truncal switch手術ができるのでしょうか?手術ができる条件などを考えていきましょう。
Half-turned truncal switch手術の適応
この手術は結構複雑な事をする+侵襲が高いので、その利点を存分に活かせる症例でないとやる価値はあまりないと考えられます。なので、適応がかなり重要になってくる手術です。では、どんな症例にHalf-turned truncal switch手術の適応があるのでしょうか?基本的にはTGAのⅢ型とDORV のfalse Taussig-Bing+PSしか適応になりません。その中でも下の条件がそろってないとHalf-turned truncal switch手術は適応になりません。
・大動脈と肺動脈がほぼ前後関係
・肺動脈の狭窄が軽度―中等度
・冠動脈の異常がない
これらが条件になります。
まずは大動脈と肺動脈の位置関係ですが、基本的には前後関係であることが条件になってきます。右心室は前で、左心室は後ろの方にあります。大動脈が左心室に近くなり、肺動脈が右心室に近くなるためには、最終的に大動脈が後ろ、肺動脈が前になる必要があります。そう考えると、half-turnするわけですから、最初の位置としては大動脈が前、肺動脈が後ろ、という位置関係がHalf-turned truncal switch手術には最適になります。ま、少しずれていても大丈夫ですが。また、冠動脈もくるっと回した(half turn)時に再度くっつけないといけませんので、ちょうど右の冠動脈を切り取ったところに左の冠動脈が、左の冠動脈を切り取ったところに右の冠動脈が来るようにするのが理想的であり、大動脈と肺動脈が前後関係であれば、左右にでる冠動脈は折れにくく、修復しやすい形になると思われます。理論的にはposterior TGAのようにほぼ横に近い位置関係でもできはしますが、誰もがやる手術ではないので、基本的にはfalse Taussig-Bingのような前後関係がいいと認識しておきましょう。
次に肺動脈の狭窄ですが、狭窄の程度でもHalf-turned truncal switch手術に最適なものがあります。文献には肺動脈/大動脈の弁輪径が0.3-0.8くらいのものが良い適応とのことでした。その他正常の肺動脈弁輪径に対して0.5-0.8くらい、という記載もありましたが、いずれも「大血管スイッチ手術(ASO)をするには小さい(大動脈弁として使用はできない肺動脈弁)が、そこそこの大きさはあるよ」というようなイメージでいいかと思います。肺動脈弁が軽度から中等度くらい狭窄しているのがこのHalf-turned truncal switch手術にちょうどいいのです。肺動脈狭窄が高度であれば他の手術(RastelliやREV、Nikaidoh手術など)の方が適していると考えられますし、肺動脈狭窄がほぼないのであれば、大血管スイッチ手術を普通にすればいいのです。なので、軽度から中等度の肺動脈狭窄があること、これがHalf-turned truncal switch手術の重要な条件になってきます。ついでに言うと、肺動脈弁輪径が正常の大きさであったとしても、肺動脈二尖弁など弁の形態異常があれば、大血管スイッチ手術で将来の大動脈弁としては使えませんので、Half-turned truncal switch手術はいい適応になると考えられます。
その他、二心室修復するので当たり前ですが、両心室ともにそこそこの大きさが必要になります。正常の右心室の70%くらいの大きさがあればHalf-turned truncal switch手術はできるので、他の手術と比べると右心室は少し小さくてもいけるところがこの手術の利点でもあります。
後は冠動脈です。Half-turned truncal switch手術は大動脈と肺動脈を一塊にして一旦切り離すので、TGAのJatene手術と同様に、冠動脈も一旦切り離して移植する必要があります。そのため冠動脈の走行によってはHalf-turned truncal switch手術ができない症例があります。具体的には言いますと、主に2つ、①肺動脈と取り巻いて走行するもの、②右室流出路を横切るもの、です。この2つはHalf-turned truncal switch手術の適応にはなりません。では、なぜ手術の適応にならないかを考えていきましょう。
まず①に関しては、Half-turned truncal switch手術では大動脈と肺動脈を一塊(truncal block)にして取り出しますので、肺動脈の周りを取り巻いている走行の冠動脈や、大動脈と肺動脈の間を走行している冠動脈などではtruncal blockにして取り出す際に冠動脈が邪魔になって取り出せなくなります。冠動脈を切ればtruncal blockにして取り出せますが、冠動脈を切るわけにはいきませんので、他の手術を考えないといけません。そのため、①のような冠動脈ではこの手術ができません。
また②のように右室流出路の前面(手術する前の大動脈の前のところ)を横切るような冠動脈の走行でも手術ができません。なぜならTOFのTAPの時と同じように、この手術では肺動脈(右室流出路)を広げるため右心室を切って広げてPatchをあてる必要があります。しかし、右室流出路に冠動脈が横切っているとそこが切れなくなってしまいます。そのため右室流出路を横切る冠動脈がある場合でもこの手術はできなくなってしまいます。
このように上記の①や②のような肺動脈を取り巻く走行、右室流出路を横切る走行の冠動脈はHalf-turned truncal switch手術の適応外になります。逆にShaher1や2などの普通の走行の場合にはこの手術ができるとは思いますので、Half-turned truncal switch手術を考える場合には必ず冠動脈も走行も確認して手術できるのかどうかを考慮していきましょう。
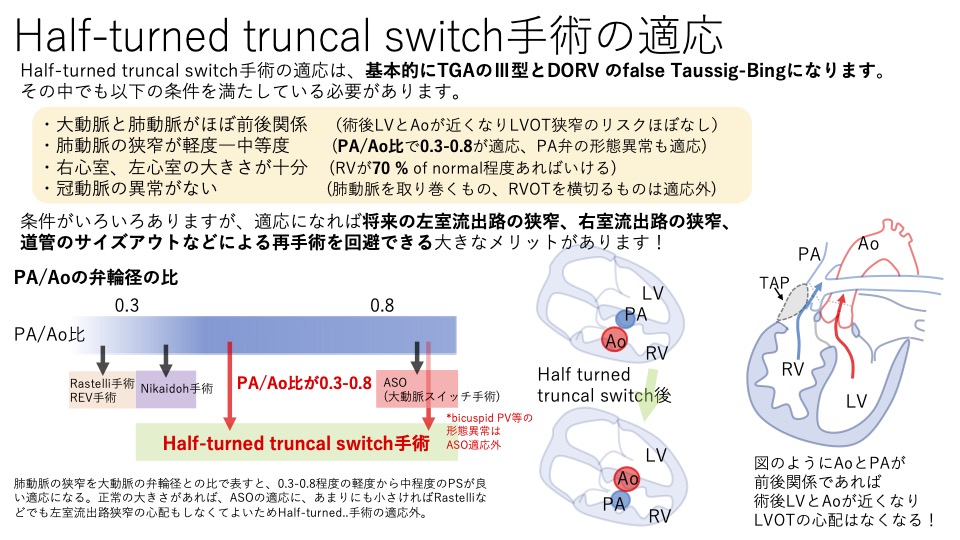
図:Half-turned truncal switch手術の適応
ちょっと長くなりましたが、Half-turned truncal switch手術の適応は結構細かく決められています。はじめにも書きましたが、侵襲が高く、複雑な手術になりますので、適応は十分に検討して決める必要があります。ただし、適応になるような症例では、将来的な左室流出路の狭窄や右室流出路の狭窄による再手術の可能性がかなり下がる、という大きなメリットをもたらしてくれますので、非常に有用な手術ではないかな、と思います。
Half-turned truncal switch手術のまとめ
今回はHalf-turned truncal switch手術の手術を中心に話をしていきました。この手術はかなりアグレッシブでたまにしか見ない手術なので、循環器をやっていても見たことない人もいるかと思います。しかし、頭に入れておく必要がある手術ですので、特徴や適応などをしっかり頭にいれておきましょう。
まずHalf-turned truncal switch手術は、大動脈と肺動脈を一塊にして(truncal block)取り外し、くるっと180度回転(half trun)して、もう一度付け直す手術です。この手術では一度truncal blockを取り出すので、Jatene手術と同様に冠動脈を一回取り外して、再びくっつけなおしてあげる必要があります(冠動脈の移植)。また肺動脈の方は180度回しますので、前方に来ることになります。そのため左右の肺動脈は大動脈をまたぐような形(=LeCompte)をします。また肺動脈弁は自分の弁を活かした、TAP(transannular patch)で形成することになります。手順がちょっと多くて複雑ですが、
・truncal blockを取り出しhalf-tunする。
・冠動脈を移植
・肺動脈はLeCompteする。
・肺動脈弁はTAPで形成。
といったところがポイントになります。この手術ではhalf turnするため、左室から大動脈が非常に近くなり、左室流出路狭窄の心配がほぼなくなります。また右室流出路も大きなパッチが邪魔になり狭窄を起こす可能性がかなり低くなります。さらに肺動脈はTAPで形成しますのでFallot四徴症のように弁の後ろ半分が自己組織になりますので、成長とともに弁も大きくなり肺動脈弁の狭窄も通常と比べると起きにくくなります。運がいいと、Half-turned truncal switch手術をしただけど、その後再手術が必要ない、という状態になる可能性がある手術です。そのため、適応になる疾患に関しては、侵襲は高いけれども非常に有用な手術になる可能性があります。
では、この手術の適応ですが、適応となる疾患は主に2つ、TGA(Ⅲ)=TGAにVSDとPS(肺動脈狭窄)を合併するタイプ、もしくはDORV false Taussig-Bing+PS(肺動脈狭窄)の2つになります。ポイントは肺動脈の狭窄の具合ですが、肺動脈/大動脈比で0.3-0.8くらいの軽度の肺動脈狭窄から中等度の肺動脈狭窄が適応になります。肺動脈の狭窄が軽すぎる場合には大血管スイッチ手術(ASO)をしてあげればいいですし、肺動脈の狭窄が強すぎる人にはHalf turned truncal switch手術の利点があまりないため、Rastelli手術やNikaidoh手術などを考慮してあげたらいいかな、となります。なので、ちょうど良いくらいの肺動脈狭窄がこの手術の重要なポイントになります。また冠動脈奇形も複雑なもの(肺動脈と取り巻くもの、右室流出路を横切るもの等)の場合にはHalf turned truncal switch手術はできないこともありますので、冠動脈も注意が必要です。
簡単に言うとHalf turned truncal switch手術はそんな感じになるかと思います。京都府立大学の山岸先生がこの手術の第一人者なので山岸先生の文献などを調べると詳しくこの手術のことがわかると思います。もしこの手術に興味がありましたら調べてみるといいかもしれません。この記事も山岸先生の論文などを参考に書いたものです。参考文献は下に記載しておきますね。
ということで今回はDORV subpulmonary typeに肺動脈狭窄が合併した時の手術、Half turned truncal switch手術について話をさせてもらいました。次回は少し似ていますが、違う手術、Nikaidoh手術について話をしようかと思います。今回のHalf turned truncal switch手術の方が重要度は高いかもしれませんが、Nikaidoh手術も知っておいた方がよい手術だと思いますので、軽く話をしていこうと思います。
参考文献:
Hongu H, Yamagishi M, Miyazaki T et al. Late Results of Half-Turned Truncal Switch Operation for Transposition of the Great Arteries Ann Thorac Surg. 2018 Nov;106(5):1421-1428. doi: 10.1016/j.athoracsur.2018.06.021. Epub 2018 Jul 19.